Otoskopia jest jednym z tych badań, które w gabinecie POZ i pediatry – choć trwają często kilkadziesiąt sekund – realnie decydują o jakości całego procesu klinicznego: od rozpoznania, przez decyzję „antybiotyk czy obserwacja”, po skierowanie do laryngologa i ocenę ryzyka powikłań. W dobie rosnącej presji na racjonalną antybiotykoterapię oraz oczekiwań pacjentów dotyczących szybkiej, udokumentowanej diagnozy, „dobra otoskopia” przestaje być tylko umiejętnością manualną. Staje się połączeniem techniki badania, właściwych narzędzi i – coraz częściej – cyfrowej dokumentacji oraz możliwości konsultacji zdalnej. Ten artykuł (kierowany do lekarzy POZ i pediatrów) zbiera aktualne dowody kliniczne dotyczące otoskopii i wideootoskopii, opisuje najczęstsze pułapki diagnostyczne oraz przedstawia „drabinkę technologii” – od klasycznych otoskopów po rozwiązania klasy „otoskop premium” i „otoskop do telemedycyny”, ze szczególnym naciskiem na praktyczne kryteria wyboru i wykorzystania sprzętu w realiach gabinetu.
Czym jest otoskopia i dlaczego ma znaczenie kliniczne większe, niż się wydaje
Otoskopia to badanie przewodu słuchowego zewnętrznego i błony bębenkowej w świetle powiększenia i oświetlenia. W praktyce POZ/pediatrycznej ma trzy zadania: (1) potwierdzić, czy obraz ucha tłumaczy objawy, (2) odróżnić stany wymagające natychmiastowego leczenia od tych, w których bezpieczna jest obserwacja, (3) wychwycić „czerwone flagi”, które powinny uruchomić pilną ścieżkę diagnostycznokonsultacyjną.
W chorobach ucha środkowego kluczowe jest to, że same objawy (ból, gorączka, rozdrażnienie, pocieranie ucha) bywają nieswoiste, a decyzje terapeutyczne powinny opierać się na wiarygodnych cechach otoskopowych. Wytyczne American Academy of Pediatrics podkreślają bardziej rygorystyczne kryteria rozpoznania ostrego zapalenia ucha środkowego (AOM – Acute Otitis Media – czyli ostre zapalenie ucha środkowego), oparte na ocenie błony bębenkowej (m.in. uwypuklenie) – właśnie po to, by ograniczać nadrozpoznawalność i niepotrzebną antybiotykoterapię.
W kontekście wysiękowego zapalenia ucha środkowego (OME – Otitis Media with Effusion – czyli wysiękowe zapalenie ucha środkowego) – szczególnie u dzieci – wytyczne NICE wskazują, że rozpoznanie jest oparte na wywiadzie i badaniu przedmiotowym, w tym otoskopii, a w razie potrzeby również na tympanometrii i ocenie słuchu. To istotne, bo OME często nie wymaga antybiotyku, natomiast wymaga dobrej oceny słuchu, wpływu na funkcjonowanie i właściwego planu kontroli.
Co najczęściej utrudnia trafną diagnozę w otoskopii: realne wyzwania POZ i pediatrii
Największy problem kliniczny w otoskopii nie polega na tym, że „nie widać ucha”, tylko na tym, że widać fragmentarycznie, w pośpiechu lub bez możliwości weryfikacji. To otwiera drogę do interpretacji opartej o heurystyki (np. „czerwone = AOM”), a nie o kryteria diagnostyczne. W badaniu oceniającym zgodność rozpoznań AOM u dzieci, zgodność pomiędzy rozpoznaniem w POZ/SOR a walidacją przez lekarza wyspecjalizowanego w otoskopii pediatrycznej wyniosła ok. 72%, a najczęstszą pułapką było uznawanie samego przekrwienia błony bębenkowej bez uwypuklenia za AOM.
W szerszym ujęciu dane z badań nad trafnością rozpoznań w podstawowej opiece wskazują, że dokładność diagnostyczna w otitis media może istotnie się wahać (a OME bywa szczególnie trudne). Taki rozjazd między „intencją” badania a „wynikiem” jest jednym z motorów rozwoju narzędzi cyfrowych, wideootoskopii oraz rozwiązań wspierających decyzje kliniczne.
Do tego dochodzą przeszkody czysto „mechaniczne”:
Cerumen (woskowina uszna) i wąski przewód słuchowy. W populacji pediatrycznej obecność zalegającej woskowiny jest częsta; prace przeglądowe opisują rząd wielkości ok. 10% u dzieci (z wyższymi wartościami w wybranych grupach), a wytyczne dotyczące woskowiny opisują, że problem dotyka także znaczącego odsetka pacjentów w opiece podstawowej. Klinicznie to oznacza, że bez bezpiecznego udrożnienia przewodu słuchowego otoskopia może być po prostu nieważna diagnostycznie – bo nie obejmuje całej błony bębenkowej.
Współpraca dziecka i ergonomia badania. U małych pacjentów kluczowe są: stabilizacja głowy, szybkie uzyskanie ostrego obrazu, minimalizacja „przegrzewania”/dyskomfortu, a także ograniczenie liczby „podejść”. W praktyce im lepsza optyka, oświetlenie i pole widzenia, tym mniejsze ryzyko, że badanie zakończy się „prawie widziałem/am”. Ten aspekt jest często niedoszacowany w gabinetach przy dużej liczbie wizyt.
Braki szkoleniowe i brak narzędzi „drugiej linii”. Metody rekomendowane w wytycznych (np. otoskopia pneumatyczna, otomikroskopia) poprawiają jakość diagnostyki, ale wymagają sprzętu i wprawy. W badaniach z obszaru praktyki lekarzy rodzinnych wskazuje się, że brak doświadczenia i brak dostępu do odpowiedniego wyposażenia są powtarzającymi się przyczynami rezygnacji z bardziej wiarygodnych metod. To bezpośrednio tłumaczy, dlaczego rozwój otoskopów klasy premium i wideootoskopii ma dziś sens nie tylko „technologiczny”, ale i systemowy.
Wniosek praktyczny: w gabinecie POZ/pediatrycznym często nie potrzebujesz „więcej badań”, tylko tego, by pierwsze badanie otoskopowe było wykonane w poprawny sposób, przy dobrze udrożnionym przewodzie słuchowym i możliwe do udokumentowania lub skonsultowania.
Jak robić „dobrą otoskopię” w realiach gabinetu: minichecklista, typowe błędy i dokumentacja zdjęć/wideo
Poniższe elementy są proste, ale konsekwentnie wdrażane potrafią zauważalnie podnieść trafność rozpoznań, szczególnie w AOM vs OME.
Minichecklista badania otoskopowego w POZ/pediatrii
- Przygotuj warunki i pacjenta – krótko wyjaśnij badanie (rodzicowi i dziecku), uprzedź o możliwym dyskomforcie; – ustaw dziecko stabilnie (często najlepiej „na kolanach” opiekuna) i poproś o przytrzymanie głowy.
- Dobierz właściwy wziernik – zasada praktyczna: „największy, który wchodzi bez bólu” – większy wziernik daje więcej światła i stabilniejszy obraz; – jeśli widzisz woskowinę lub złuszczony naskórek zasłaniający obraz: rozważ udrożnienie (zgodnie z kompetencjami i standardem placówki) zanim postawisz rozpoznanie.
- „Ułóż przewód słuchowy” – u dzieci
- Oceń błonę bębenkową systematycznie – czy widzisz ją w całości? – kolor, przezierność, pozycja (uwypuklenie/ wciągnięcie), odruch świetlny, stan naczyń; – jeśli podejrzewasz OME: szukaj poziomu płynu, pęcherzyków, zasinienia/„amber”, ograniczenia ruchomości.
- Zapisz rozpoznanie w dokumentacji – AOM: kluczowe jest uwypuklenie + cechy ostrego stanu zapalnego; wytyczne podkreślają znaczenie rygorystycznych kryteriów otoskopowych. – OME: rozważ plan kontroli po 3 miesiącach przy obustronnym OME z niedosłuchem (lub rozważenie kontroli także jednostronnie, zależnie od sytuacji).
Najczęstsze błędy w otoskopii, które „kosztują” diagnozę
Błąd polega zwykle nie na „braku wiedzy”, tylko na skróceniu procesu oceny:
- Traktowanie przekrwienia jako AOM. Przekrwienie może wynikać z płaczu, gorączki czy manipulacji w uchu; badania pokazują, że brak uwypuklenia jest częstą przyczyną fałszywych rozpoznań AOM.
- Brak oceny ruchomości błony bębenkowej. W OME i w różnicowaniu AOM vs OME ocena ruchomości jest krytyczna; metaanalizy wskazują, że otoskopia pneumatyczna ma najlepsze parametry spośród analizowanych metod rozpoznawania wysięku w uchu środkowym (przy odpowiednim przeszkoleniu).
- Akceptowanie „częściowego obrazu”. Jeśli widzisz tylko fragment błony bębenkowej (np. z powodu woskowiny), ryzykujesz rozpoznanie oparte na domysłach – w praktyce należy najpierw udrożnić przewód lub zaplanować kontrolę po udrożnieniu.
- Zbyt mały wziernik „dla świętego spokoju”. Paradoksalnie pogarsza to widoczność i wydłuża badanie, bo częściej trzeba zmieniać kąt i powtarzać próbę.
Jak dokumentować obraz: foto i wideo jako narzędzie jakości, komunikacji i telekonsultacji
Dokumentacja obrazu ucha (zdjęcie lub krótki film) to dziś nie „gadżet”, tylko praktyczna odpowiedź na typowe problemy POZ:
- umożliwia porównanie w czasie (np. kontrola OME),
- ułatwia edukację rodziców (dlaczego obserwacja vs antybiotyk),
- pozwala na konsultację zdalną (asynchroniczną), co bywa szczególnie cenne przy niepewnym obrazie lub ograniczonym doświadczeniu.
Badania nad wideootoskopią pokazują, że zdalna ocena nagrań może mieć porównywalną lub nawet lepszą trafność niż klasyczna otoskopia wykonywana i oceniana „na żywo” przez lekarza ogólnego – m.in. dlatego, że wideo można odtwarzać, zatrzymywać i analizować wielokrotnie.
Drabinka narzędzi: od klasycznych otoskopów do „otoskopów premium” i narzędzi cyfrowych
Postęp technologiczny w otoskopii nie sprowadza się do „jaśniejszej żarówki”. Z punktu widzenia lekarza najczęściej liczy się pięć parametrów: światło (jakość i odwzorowanie barw), ostrość i głębia ostrości, pole widzenia, powiększenie oraz ergonomia/integracja z rutyną pracy (zasilanie, higiena, ewentualne zgrywanie obrazu).
Klasa standard: otoskop klasyczny jako minimum diagnostyczne
Klasyczne otoskopy pozostają podstawą, ale ich ograniczenia w pediatrii są znane: mniejsze pole widzenia, mniejsze powiększenie oraz większa podatność na odblaski i „uciekanie” obrazu przy ruchu dziecka. To nie znaczy, że są „złe” – oznacza to, że wraz ze wzrostem oczekiwań diagnostycznych rośnie sens inwestowania w optykę i ergonomię.
Klasa wyżej: nowoczesne otoskopy do codziennej pracy (ri-scope L)
Dla gabinetów, które chcą podnieść jakość obrazu „bez rewolucji”, logicznym krokiem są otoskopy z wydajnym oświetleniem i porządną optyką (np. warianty światłowodowe LED). W materiałach technicznych tej klasy znajdziesz m.in. cechy takie jak: światłowód dla wysokiej efektywności przekazu światła, spójne oświetlenie z redukcją odbić, precyzyjne powiększenie oraz możliwość doboru źródła zasilania (rękojeści, ładowarki, głowice otoskopowe w stacjach diagnostycznych), co ułatwia dopasowanie do warunków pracy w POZ.
W praktyce higieny i płynności badania duże znaczenie mają szczegóły konstrukcyjne: dostępność jednorazowych wzierników, a w wyższych wariantach także systemy bezdotykowego usuwania zużytych wzierników (zmniejszenie kontaktu z materiałem potencjalnie zakaźnym i skrócenie „mikroprzerw” w pracy).
Warto też zwrócić uwagę na aspekt jakości światła: nowoczesne LED o wysokim współczynniku oddawania barw (CRI), temperaturze barwowej zbliżonej do „dziennej” oraz długiej żywotności są projektowane po to, by poprawić rozróżnianie subtelnych różnic w obrazie (np. odcień „amber”, drobne unaczynienie, granica poziomu płynu), a jednocześnie ograniczyć koszty eksploatacyjne wynikające z częstej wymiany źródeł światła.
Makrootoskopy i „otoskopy premium”: co realnie zmieniają w pracy POZ
Współczesne makrootoskopy (w tym rozwiązania pozycjonowane rynkowo jako „premium”) odpowiadają na dwa najczęstsze problemy POZ: „widzę za mało” i „nie mam pewności”.
W praktyce klinicznej największą różnicę robi zestaw cech, a nie jeden parametr:
- większe pole widzenia i większe powiększenie – mniej manewrowania, większa szansa zobaczenia całej błony bębenkowej,
- optyka o wysokiej jakości i redukcji odblasków – szczególnie istotna przy błonie bębenkowej o zmienionej przezierności,
- możliwość ustawienia ostrości/głębi ostrości – pomocna w wąskich przewodach słuchowych i w sytuacji, gdy „pełna ostrość” jest trudna do uzyskania w kilka sekund,
- funkcje higieniczne i ergonomiczne (bezdotykowe usuwanie wzierników, kompatybilność z różnymi źródłami zasilania).
W tym kontekście EliteVue (klasa „otoskop premium”) jest pozycjonowany jako makrootoskop światłowodowy, oferujący aż dwukrotnie większe pole widzenia i około 66% większe powiększenie niż w standardowych otoskopach (wg danych producenta Riester, w określonych warunkach pomiarowych) oraz specyficzne cechy użytkowe: LED 4000 K o wysokim CRI, optykę z redukcją odbić, pokrętło regulacji głębi ostrości, system bezdotykowego usuwania wzierników oraz możliwość otoskopii pneumatycznej.
Dla lekarza POZ/pediatry szczególnie praktyczne są dwa elementy: regulacja ostrości (gdy w gabinecie bada się wielu małych pacjentów o różnej anatomii przewodu słuchowego) oraz pełniejszy obraz błony bębenkowej bez konieczności „szukania” właściwego kąta. To jest dokładnie ten obszar, w którym technologia może realnie skracać czas badania i zwiększać pewność diagnostyczną – bez zmiany samej logiki klinicznej.
Dodatkowym atutem z perspektywy gabinetu jest kwestia kompatybilności i logistyki: instrukcje użytkowania wskazują możliwość korzystania z wzierników jednorazowych i wielorazowych oraz kompatybilność z popularnymi standardami wzierników (co ułatwia wdrożenie bez wymiany całego „ekosystemu” akcesoriów), a także dostępność różnych konfiguracji zasilania.
Wideootoskopia i telemedycyna: dlaczego obraz wideo staje się „nowym standardem jakości”
Wideootoskopia to nie tylko „kamerka w uchu”. To możliwość przejścia z badania jednorazowego do procesu, w którym obraz może być: (1) oceniany wielokrotnie, (2) porównywany w czasie, (3) konsultowany zdalnie, (4) wykorzystywany szkoleniowo, (5) analizowany przez narzędzia wspierające decyzje.
Co mówią badania o wideootoskopii w diagnostyce ucha
W pracy oceniającej wideootoskopię w warunkach ogólnej opieki zdrowotnej wykazano, że ocena nagrań wykonanych przez przeszkolonego asystenta i interpretowanych asynchronicznie przez lekarza specjalistę może osiągać trafność podobną lub lepszą niż klasyczna otoskopia wykonywana „twarzą w twarz” przez lekarza ogólnego, z mniejszym doświadczeniem specjalistycznym. Kluczową przewagą wideo jest powtarzalność: można „cofnąć”, zatrzymać i porównać obrazy.
Dodatkowo literatura opisuje, że szkolenie i jakość otoskopii są krytyczne dla właściwego różnicowania AOM/OME i właściwego użycia antybiotyków, a wideootoskopia (szczególnie w połączeniu z telemedycyną) może dostarczać wysokiej jakości materiału diagnostycznego.
W 2024 r. w JAMA Pediatrics opublikowano badanie diagnostyczne narzędzia AI opartego o analizę wideo błony bębenkowej, które osiągało wysoką czułość i swoistość w rozpoznawaniu AOM. Dla POZ wniosek jest prosty: jeśli medycyna idzie w stronę analizy obrazu, to rośnie wartość urządzeń, które ten obraz potrafią wiarygodnie pozyskać i archiwizować.
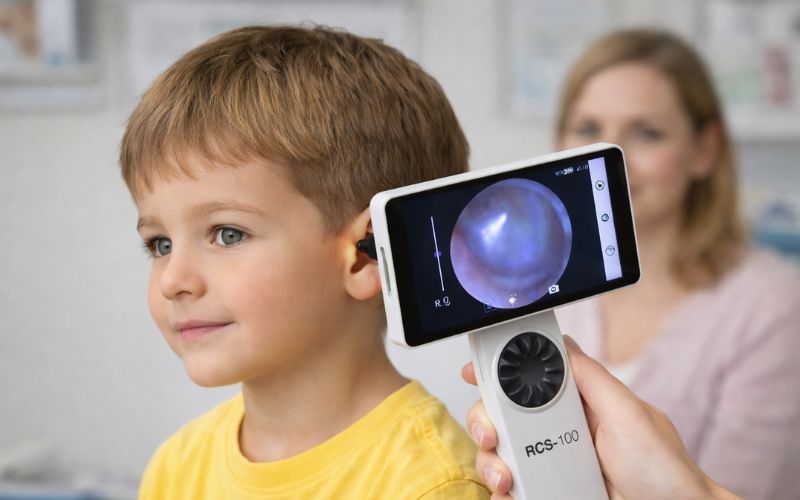
RCS-100 jako „otoskop do rutynowej profesjonalnej diagnostyki i telemedycyny”: cechy, które realnie wspierają efektywność i wygodę pracy lekarza POZ
RCS-100 to w pełni zintegrowane, kompaktowe urządzenie typu „wszystko w jednym” – z dużym, wbudowanym ekranem dotykowym i ergonomicznym uchwytem. Nie wymaga podłączania telefonu, dokładania zewnętrznych modułów ani korzystania z niewygodnych smartfonów z odrębną optyką. To gotowe narzędzie medyczne, zaprojektowane do pracy w gabinecie – a nie kompromisowe rozwiązanie konsumenckie.
RCS-100 jest opisywany jako przenośny, wielofunkcyjny system kamery medycznej z wymiennymi optykami (m.in. optyka otoskopowa / dermatoskpowa), zaprojektowany do rejestracji zdjęć i wideo w środowisku profesjonalnej opieki zdrowotnej. W materiałach technicznych podkreśla się możliwość szybkiego udostępniania obrazów (w tym rozwiązania sieciowe), ekran dotykowy, obsługę jedną ręką, wysokie parametry obrazowania (m.in. matryca 8 MP) oraz kompatybilność z akcesoriami wziernikowymi.
Dwukrotnie większe pole widzenia oraz około 66% większe powiększenie w porównaniu ze standardowymi otoskopami dodatkowo wzmacniają jego przewagę diagnostyczną, szczególnie w kontekście dokumentacji medycznej i konsultacji.
W praktyce POZ kluczowe są „twarde” parametry, ponieważ bezpośrednio przekładają się na jakość dokumentacji. Specyfikacja wskazuje m.in. ekran 5″ 1280×720, zapis w formatach JPEG/MP4, czas pracy w trybie wideo około 3,5 godziny, pamięć wewnętrzną oraz opcjonalną kartę Wi-Fi SD, a także parametry modułu otoskopowego (np. pole widzenia rzędu kilkunastu mm w określonej odległości roboczej, temperatura barwowa LED).
Z punktu widzenia higieny i standardów gabinetowych istotne jest, że instrukcje użytkowania wskazują na konieczność wymiany wzierników przed każdym użyciem oraz określają procedury czyszczenia i dezynfekcji urządzenia (bez sterylizacji). W codziennej praktyce to właśnie takie elementy dodatkowo uzasadniają decydują o realnym wdrożeniu sprzętu do pracy w POZ.
Wreszcie – w aspekcie stricte klinicznym – dostępne są dane sugerujące, że wdrożenie otoskopii cyfrowej w praktyce pediatrycznej może wiązać się ze zmniejszeniem liczby wizyt kontrolnych oraz ograniczeniem przepisywania antybiotyków. Nie jest to jeszcze ostateczny werdykt, ale pozostaje spójne z hipotezą, że lepsza jakość obrazu i możliwość dokumentacji poprawiają decyzje terapeutyczne oraz nadzór nad leczeniem.
Kiedy rozważyć otoskop pneumatyczny i kiedy pilnie kierować do otolaryngologa
Kiedy otoskopia pneumatyczna jest szczególnie warta wdrożenia
Otoskopia pneumatyczna (ocena ruchomości błony bębenkowej po zmianie ciśnienia w przewodzie słuchowym) jest jedną z metod, które konsekwentnie pojawiają się w dowodach jako bardzo wartościowe dla rozpoznawania wysięku w uchu środkowym. Metaanaliza oceniająca metody diagnostyczne w OME wskazywała najlepsze charakterystyki właśnie dla otoskopii pneumatycznej (przy zastrzeżeniach dotyczących kwalifikacji badających i odpowiednim doświadczeniu).
Praktycznie, warto rozważyć ją zwłaszcza wtedy, gdy: – musisz różnicować AOM vs OME vs ucho prawidłowe, – obraz błony bębenkowej jest „graniczny” (niepewne uwypuklenie), – wynik otoskopii ma decydować o antybiotyku lub o kontrolowanym „watchful waiting”, – podejrzewasz OME i chcesz dobrać odpowiednią ścieżkę obserwacji/kontroli słuchu (zgodnie z wytycznymi).
Wytyczne dotyczące chorób ucha podkreślają też rolę oceny otoskopowej w zapaleniu ucha zewnętrznego, a przeglądy dla lekarzy rodzinnych wskazują użyteczność metod pneumatycznych m.in. w różnicowaniu przyczyn dolegliwości.
Kiedy „nie zwlekać” z konsultacją laryngologiczną: czerwone flagi w otoskopii POZ
Poniższe sytuacje nie są pełną listą, ale obejmują scenariusze, w których opóźnienie konsultacji może zwiększać ryzyko powikłań lub utraty szans terapeutycznych.
Objawy kliniczne jak obrzęk, zaczerwienienie i bolesność okolicy zausznej, odstawanie małżowiny, pogorszenie stanu ogólnego – to wskazania do pilnej oceny w trybie ostrym (SOR/oddział z zabezpieczeniem laryngologicznym), ponieważ standardem bywa hospitalizacja i leczenie dożylne oraz procedury zabiegowe zależnie od obrazu.
Podejrzenie cholesteatoma (nieprawidłowy rozrost nabłonka rogowaciejącego w uchu środkowym). Klasyczny sygnał ostrzegawczy opisywany w piśmiennictwie lekarzy pierwszego kontaktu to kieszeń retrakcyjna w okolicy attic/posterosuperior oraz obecność złogów keratyny; obecność polipa/ziarniny w przewodzie słuchowym w kontekście przewlekłego wycieku bywa traktowana jako podejrzana, dopóki nie udowodni się innego rozpoznania. Dla POZ najważniejsze jest: rozpoznać podejrzany obraz i skierować do specjalisty, nie „leczyć w nieskończoność” kroplami.
Nagły niedosłuch odbiorczy (SSNHL). W piśmiennictwie podkreśla się, że to stan nagły w otologii; rola POZ obejmuje szybkie rozpoznanie, odróżnienie od niedosłuchu przewodzeniowego (np. test stroikowy) i pilne skierowanie do otolaryngologa, ponieważ czas ma znaczenie dla rokowania.
OME z istotnym wpływem na funkcjonowanie i/lub utrzymujące się w czasie. Dla dzieci z obustronnym OME i niedosłuchem wytyczne wskazują zasadność kontroli po 3 miesiącach oraz zindywidualizowanego podejścia zależnie od wpływu na jakość życia i rozwój. W praktyce POZ dobra dokumentacja otoskopowa + rzetelna kontrola słuchu i funkcjonowania dziecka ułatwiają właściwe decyzje o dalszym postępowaniu.
Warto dodać, że w Polsce dostępne są też rekomendacje i opracowania krajowe dotyczące diagnostyki i leczenia zapaleń ucha, w tym scenariuszy przewlekłych i wskazań do dalszej diagnostyki – co ułatwia ujednolicenie ścieżek postępowania między POZ a otolaryngologią.
Dlaczego warto rozważyć otoskop EliteVue i RCS-100 w gabinecie: przewaga rozwiązań „premium” i miękka ścieżka wdrożenia
Jeżeli celem gabinetu jest realna poprawa jakości diagnostyki ucha (a nie tylko „ładniejszy sprzęt”), to zwykle opłaca się myśleć o dwóch poziomach:
Poziom pierwszy: podnieść jakość obrazu w codziennej, klasycznej otoskopii. Właśnie tu otoskop premium (taki jak EliteVue) daje najbardziej „namacalne” korzyści: większe powiększenie, większe pole widzenia, lepsze światło, lepszą kontrolę ostrości i ergonomię pracy. Materiały techniczne opisują m.in. LED 4000 K o wysokim CRI, optykę z redukcją odbić, regulację głębi ostrości, system bezdotykowego usuwania zużytych wzierników oraz możliwość otoskopii pneumatycznej – czyli zestaw cech odpowiadających na typowe problemy POZ: krótkie okno czasu, ruch dziecka i konieczność uzyskania pełnego obrazu błony bębenkowej.
Poziom drugi: wejść w dokumentację obrazu i konsultację. Wideootoskop / system wideootoskopowy (RCS-100) wspiera pracę tam, gdzie otoskopia jest trudna lub sporna: umożliwia zapis foto/wideo, porównanie w czasie i konsultację asynchroniczną; specyfikacja opisuje narzędzie jako system obrazowania z optyką otoskopową i funkcjami wspierającymi szybkie udostępnianie obrazów oraz pracę jednoręczną. Badania nad wideootoskopią i telekonsultacją pokazują, że takie podejście potrafi podnosić trafność diagnostyczną (m.in. dzięki możliwości wielokrotnej oceny nagrania), a rozwój narzędzi AI dodatkowo wzmacnia kierunek „więcej wideo, mniej domysłów”.
W Polsce dystrybutorem otoskopów i rozwiązań wideo tej klasy jest RiCare Sp. z o.o., a dla placówek, które chcą podjąć decyzję na podstawie realnej pracy w gabinecie, dostępna jest ścieżka testów w programie „Przetestuj i Kup” (miękki model wdrożenia „sprawdź w praktyce – potem zdecyduj”).
Bibliografia i źródła
- American Academy of Pediatrics. Clinical Practice Guideline: The Diagnosis and Management of Acute Otitis Media (2013).
- Otitis Media: Diagnosis and Treatment — opracowanie dla lekarzy rodzinnych (podkreślenie kryteriów otoskopowych AOM).
- Evidence Assessment of the Accuracy of Methods of Diagnosing Middle Ear Effusion in Children with Otitis Media with Effusion — metaanaliza (wysoka czułość i swoistość otoskopii pneumatycznej w warunkach przeszkolenia).
- AAO-HNSF. Clinical Practice Guideline: Otitis Media with Effusion (update 2016) — m.in. rola otoskopii, tympanometrii i otoskopii pneumatycznej w wykrywaniu płynu.
- NICE. NG233 Otitis media with effusion in under 12s (2023): rozpoznanie (otoskopia/tympanometria/testy słuchu) i kontrola po 3 miesiącach w wybranych scenariuszach.
- Videootoscopy in general practice / telemedicine: badanie porównawcze trafności wideootoskopii ocenianej asynchronicznie vs klasyczna otoskopia w POZ.
- Use of handheld video otoscopy — omówienie roli wideootoskopii i znaczenia treningu w diagnostyce AOM/OME.
- JAMA Pediatrics. Badanie diagnostyczne narzędzia AI analizującego wideo błony bębenkowej (wysoka czułość/swoistość).
- Acute otitis media diagnosis in childhood: nadal problem — analiza zgodności rozpoznań i pułapek (hiperemia bez uwypuklenia).
- Cerumen impaction: dane o częstości oraz wytyczne dot. postępowania (przegląd/wytyczne).
- Acute otitis externa: wytyczne (obraz w otoskopii i postępowanie) oraz przegląd dla POZ.
- Mastoiditis: omówienie kliniczne (wskazania do pilnej ścieżki) oraz zalecenia pediatryczne.
- Sudden sensorineural hearing loss — rola POZ i pilność skierowania; guideline update.
- Cholesteatoma: „unsafe ear” — cechy otoskopowe sugerujące cholesteatoma i konieczność specjalistycznej oceny.
- Polska: opracowanie krajowe dotyczące diagnostyki i leczenia zapaleń ucha (w tym przewlekłych/OME).
- Materiały techniczne producenta: EliteVue (leaflet) — parametry optyki/LED/SpecEjec/pneumatyka/kompatybilność.
- Materiały techniczne producenta: ri-scope L (broszura) oraz opis technologii LED/Liion (CRI, 4000 K, żywotność, rheotronic, SpecEjec).
- Materiały techniczne producenta: RCS-100 (sales sheet/brochure/IFU) — parametry obrazu, moduły, zapis foto/wideo, higiena użytkowania.
- Program wdrożeniowy w Polsce: „Przetestuj i Kup” (testowanie sprzętu w realnych warunkach placówki).
- Materiały konkurencyjne dla klasy makrootoskopów: parametry makrootoskopu (pole widzenia/powiększenie/LED) jako punkt odniesienia rynkowego.
Artykuł sponsorowany

